罕见肿瘤-“骨肉瘤”保肢及肺转移治疗新进展
来源 : 互联网
时间 : 2024-02-26
A+
——北京大学第一医院骨肿瘤科 燕太强
骨肉瘤是儿童和青少年最常见的原发恶性骨肿瘤,占儿童原发恶性肿瘤的第三位,发病率远低于儿童白血病和淋巴瘤,仅为2-3/百万人群。骨肉瘤最常发生于长骨干骺端,也就是青少年肢体生长最活跃的部位,依次为股骨远端、胫骨近端、肱骨近端和股骨近端等。虽然骨肉瘤为罕见肿瘤,但其对患儿身心健康的影响和社会的危害极大。
随着国内外新辅助化疗的开展,骨肉瘤保肢治疗已成为主流,保肢技术和手段也获得了极大的提高。然而骨肉瘤生存率近40年一直处于“平台期”,肺转移成为限制患者生存率进一步提高的“瓶颈”。关于骨肉瘤病因、临床表现和早诊早治的科普宣教活动,本人已在2021年4月的“全国肿瘤防治宣传周”上发表过,请大家查阅了解(见燕太强好大夫在线的科普号)。今年“2·29“世界罕见病日”旨在呼吁社会提高对罕见疾病的认识,积极治疗,改善罕见病患者的生命质量。借此机会,本人将对骨肉瘤进行系列科普,重点关注骨肉瘤保肢新进展,骨肉瘤肺转移临床治疗进展以及基础科研转化为打破肺转移“瓶颈”带来的曙光。

【病例分享1】:男孩10岁,左胫骨近端骨肉瘤,新辅助化疗后反应良好,初次手术行胫骨近端瘤段截除,胫骨半关节置换术,术后完成全部六个疗程的化疗。术后8年,患肢局部未复发,也未出现肺转移。患儿此时已达到骨肉瘤临床治愈标准,但由于孩子身高已达180cm,左下肢肢体短缩已有7cm,垫高鞋底已无法完成步态矫正,且患者无法长时间行走。为避免日后患者出现骨盆倾斜和脊柱侧弯,需要进行干预处理。虽然短缩主要发生在胫骨,但可通过外固定架延长同侧股骨,基本达到了双下肢等长。3个月后摄片示骨生长良好,可以扶拐行走(下图)。

【科普答疑】儿童肢体骨肉瘤如何尽量保留肢体生长潜能?
肿瘤切除后大段骨缺损重建方法最常用的是肿瘤假体置换,既往灭活再植、异体骨关节移植、膝关节融合等方式,由于并发症高,疗效差,已淘汰不用。现在的肿瘤假体发展为组配假体,骨缺损段的长度可以像“乐高插件”一样随意组装长度,术中操作方便简单。且髓腔柄为骨长入生物型,可延长假体使用寿命。(病例1图)
儿童肢体肿瘤假体置换非常重要的是保留肢体生长潜能。众所周知,人体身高的70%来自膝关节两侧(股骨远端和胫骨近端)骨骺的生长延伸,任何一侧的损伤必将造成肢体的不等长。但由于肢体骨肉瘤70%左右发生在股骨远端和胫骨近端,因此膝关节一侧的骨骺必将随着肿瘤瘤段的广泛切除而消失。如何保留膝关节另一侧骨骺的生长潜能,减少日后肢体不等长的程度是手术计划中非常重要的环节。根据具体情况可采用不同处理方式。比如采用单纯半关节置换或儿童铰链关节,避免对侧骨骺损伤;股骨远端假体置换在术中即可延长2cm,胫骨近端假体可延长1cm;如果肿瘤距离骨骺或关节面尚有3cm以上安全距离,也可尝试保留骨骺或关节面,采用最新的3D打印个性化定制假体(下图),3D假体面可以和截骨端达到骨性愈合,日后肢体可以达到几乎等长;如果肢体不等长确实无法通过保守方法解决,可以在肿瘤治愈后行外固定架或增加假体插件延长肢体。保肢的优势在于患者不仅保留了完整的肢体,也保全了健康的心理,对家庭和社会的稳定非常重要。肿瘤组配生物型假体以及3D打印个体化定制假体的发展使患者可获得更接近生理状态的假体功能和假体寿命。

【病例分享2】:四十年前她是不幸的,一名12岁的小姑娘在北京大学第一医院骨肿瘤科确诊为肱骨近端骨肉瘤。当时国内骨肉瘤新辅助化疗和保肢手术刚刚起步,小姑娘尝试保肢失败后遗憾地接受了截肢手术,术后继续化疗。然而身心打击接踵而至,术后一年,患者出现了左肺转移,接受了开胸肺转移灶切除术;第二年,患者右肺也发现了转移灶,再次进行了右侧开胸手术。小姑娘这种不乐观的情况在当时能够继续接受治疗亦是不易,更何谈达到治愈的目的。好在由于患者家属和北大医院骨肿瘤科的坚持治疗,奇迹降临到了小姑娘身上。之后的她是幸运的,定期复查,局部没有复发,远处没有出现新的转移灶。她还组建了家庭,也有了自己健康的孩子。2023年底,她52岁了,享受着正常人普通幸福的生活!
【科普答疑】影响骨肉瘤生存的预后因素有哪些?
影响骨肉瘤生存的预后因素有很多。年龄因素:化疗耐受性与年龄相关,年轻患者的化疗剂量-强度高,预后好于40岁以上的成人;肿瘤部位和体积因素:年龄较大患者肿瘤更容易发生于中轴骨,比如骨盆和脊柱部位,且肿瘤体积较大,肿瘤化疗反应差,因此骨盆部位的骨肉瘤预后差于肢体;化验检查:一般碱性磷酸酶和乳酸脱氢酶高并不说明患者的预后,但动态观察可以反映患者化疗反应或监测肿瘤术后有无复发;单发还是多发因素:多发骨肉瘤碱性磷酸酶也显著高于单发患者,多发比单发预后显著差;化疗反应因素:一般来说肿瘤对化疗敏感,是比较有利的预后因素,化疗后肿瘤坏死率高于90%的患者的生存率显著高于低于90%的患者,这具有统计学意义;肺转移因素:这是最重要的预后因素,肺转移的患者五年生存率降低至30-40%,具体取决于肺转移出现的时间点,肺转移的数量,单肺还是双肺累及,以及肺转移是否可以被完全去除。
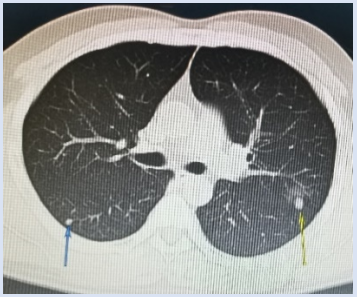
【科普答疑】为什么骨肉瘤肺转移是限制患者生存的“瓶颈”?
归功于上世纪80年代兴起的新辅助化疗,不仅90%以上的骨肉瘤患者可以成功保肢,而且患者的五年生存率也由过去的不足20%提高到50-60%。然而近40年来,全世界骨肉瘤患者的生存率一直处于“平台期”。尽管临床上在不断尝试新药或增大原有化疗药物的剂量,对骨肉瘤患者的生存率提高收效甚微,主要原因在于25-40%的患者在化疗过程中或化疗后2年内出现肺转移。一旦出现肺转移,则预示着肿瘤的生物学行为具有更强的侵袭性或化疗耐药或综合治疗抵抗等,肺转移灶进展的长期有效控制将会非常棘手。遗憾的是目前各种靶向药物的临床使用以及最新的免疫治疗,如抗PD1,PDL1抗体收效甚微,肺转移仍是患者预后不佳的最主要因素,也是限制患者五年生存率进一步提高的“瓶颈”。

【科普答疑】骨肉瘤保肢是否增加肺转移的发生?
有的患者在术前化疗过程中没有发现肺转移,但保肢术后化疗过程中定期复查发现了肺转移。是保肢增加了肺转移的发生吗?答案是否定的。因为肺转移是原发部位骨肉瘤细胞通过血液传播到肺部,在肺部首先形成微小转移灶(这个阶段现在的检查手段不能发现),再发展为可检测到的大转移灶。一个事实就是,在化疗出现之前,所有肢体骨肉瘤患者均截肢,仍有80%的患者将死于肺转移,说明肺转移在80%的患者初诊时就已经存在。归功于新辅助化疗的开展,消灭了部分患者肺转移,使五年生存率由低于20%升高到50-60%,说明仍有部分患者的肺转移不能被化疗消除。另外理论上通过化疗将肿瘤局部和全身控制后,将局部肿瘤切除,有利于消除原发部位肿瘤继续出现转移的风险。骨肉瘤保肢或截肢都只是骨肉瘤的局部治疗方式,因此保肢和截肢都不会增加肺转移的发生。
【科普答疑】骨肉瘤肺转移临床该如何治疗?
虽然出现肺转移后处理非常棘手,但并不代表没有治愈的希望。如病例2的小姑娘一样,通过积极的治疗,同样可以获得对抗疾病的信心。肺转移常规处理方式如下图所示。一项回顾性分析表明,对于可切除的骨肉瘤肺转移灶,手术组患者的无进展生存时间(21.6 vs 3.65 月,P = 0.011)和总生存时间(34.0 vs 12.4 月,P = 0.0044)均显著优于单纯接受化疗组。对于拒绝手术或无法手术切除的多发转移患者,可以采用伽马刀或中子放疗。另外,雾化吸入化疗治疗肺转移可以减少化疗的全身反应,增加肺转移灶局部高浓度,小鼠骨肉瘤肺转移模型显示肺转移灶缩小。目前吉西他滨雾化吸入I/II期临床试验正在进行中。

【科普答疑】现在骨肉瘤哪些基础科研成果已临床转化?能否发现治疗肺转移新的靶点?
骨肉瘤的基础科研包括骨肉瘤的发病机制和肺转移机制,这些研究一直如火如荼地进行着。随着对骨肉瘤基因组学、转录组学、蛋白组学以及代谢组学等多组学的研究深入,人们逐渐认识到骨肉瘤是一个非常奇特的肿瘤。不同于肺癌、乳腺癌、淋巴瘤等其他实体瘤可以发现致病的基因突变或融合基因,可以开发出特异的靶向药物,骨肉瘤存在染色体高度不稳定现象,表现为复杂多变的染色体数目和结构异常以及非整倍体核型,因此很难用一种或几种机制来解释骨肉瘤的发生发展。至今为止,没有发现一个编码蛋白质有意义的基因突变,因此没有特异的骨肉瘤靶向药物。对骨肉瘤免疫微环境的研究也发现骨肉瘤中免疫细胞浸润很低,属于免疫“冷肿瘤”。现在采取的策略在于使用阻断肿瘤细胞异常信号传导途径的蛋白激酶抑制剂,比如索拉非尼、瑞戈非尼、舒尼替尼等;针对肿瘤微环境中异常血管形成的帕唑帕尼、阿帕替尼;阻断细胞内异常激活蛋白的卡博替尼等。这些均已转换为临床应用,并取得了一定的临床效果。另外采用溶瘤病毒注射、Car-T提高骨肉瘤免疫治疗效果,也正处于临床试验中。中国国家自然基金委针对罕见病也专门设立了专项基金研究,为发现骨肉瘤肺转移新靶点的多组学研究正在进行中。相信在不久的将来,骨肉瘤肺转移这一限制患者生存的“瓶颈”一定会被突破!
【专家档案】

北京大学第一医院骨肿瘤科主任医师,北京大学博士,加拿大和美国博士后,全国知名的骨肿瘤外科专家。在北京大学人民医院骨肿瘤科郭卫团队工作近30年,临床诊疗经验丰富。2024年1月工作调动到北大医院,升任骨肿瘤科主任。
业务专长为良、恶性骨与软组织肿瘤诊疗,癌症骨转移微创治疗。临床特色为原发恶性骨肿瘤(骨肉瘤、软骨肉瘤、尤文肉瘤等)保肢,感染/松动等肿瘤假体翻修,儿童保肢生长潜能保留,复杂高难度3D打印半骨盆置换,骶骨、脊柱肿瘤切除重建,多发骨软骨瘤病/神经纤维瘤病/硬纤维瘤等导致的畸形矫正等。
获得了9项国家和省部级基金资助,培养硕士/博士11名。中国抗癌学会骨肿瘤与骨转移瘤专业委员会委员,国自然二审以及国家卫健委临床医学研究和成果转化专家等。
【门诊时间】:北京大学第一医院厂桥院区,周一(下午)和周三(上午)